�h�{�Ƒ�ӂ���݂����N����
Optimum Nutrition and Metabolism for Healthy Longevity in Ultra Super-Aged Society
 |
�R���@�q�� ������w ��w�@��w�n������ ���A�a�E��ӓ��� ���� |
Abstract
�@During the past half century, the morbidity of diabetes has been explosively increasing by more than 35 fold. This increase is thought to be due to a pandemic of obesity by the environmental factors, such as sedentary life-style and HF diet.
Sedentary life-style and HF diet result in visceral fat accumulation and dysregulation of adipokines, leading to ectopic fat accumulation, inflammation and insulin resistance in liver and muscle. Adiponectin Receptor Activators like exercise could have beneficial effects on healthy longevity and obesity-linked diseases, such as type2 DM, Metabolic syndrome, CVD, Cancer, NASH, Nephropathy, Alzheimer's disease etc.
�@�������N�E�h�{�����̊T�v�ɂ��A BMI�ibody mass index�F�m�̏d(kg)�n/�m�g��(m)]2 �j�� 25kg/m2 �ȏ�̔얞�̊����͒j���Ŗ� 3 ���A�����Ŗ� 2 ���ł���A BMI �� 30kg/m2 �ȏ�̊����� 3�����x�Ə��Ȃ��B�č��ł� BMI �� 30kg/m2 �ȏ�̊����� 35���ł���̂Ɣ�r���āA�������Ⴂ�����ł���B����ł킪���� 2 �^���A�a�̗L�a���͉��ĂƓ����x�ł���A���{�l�͌y�x�̔얞�ł������K���a�ǂ��₷���A�������b�~�ς����₷�����Ƃ������ƍl������B�킪���ł͐l�����s�[�N���}���� 2010 �N���Ɍ����� 60 �N�̊ԂɁA2 �^���A�a���Ґ��́A30 �{�ȏ�ɑ������Ă���B ����͂킪���ł͉߉h�{�Ɖ^���s���̊��ɂ��얞���������A2 �^���A�a���}���������ƍl�����Ă���B����A���l���������ɓ]���Ă����A���A�a���Ґ��͑��������A�ŐV�� 2016 �N�̓��v�Ŗ� 1000 ���l�ɒB�����Ɛ��v����Ă���B����́A65 �Έȏ�̐l�������������Ă��邱�ƂƊ֘A���Ă���\�����l������B 2018 �N�A�킪���̍������ 28.1���ɒB���A���E������Љ�ɓ˓����Ă���B�T���R�y�j�A��t���C���A�F�m�ǂȂǂ̖�肪���債�A�������b�͉v�X�~�ς��Ղ��Ȃ��Ă���B�{�e�ł́A�l�� 100 �N����̌��N���������Ɍ����āA�h�{�Ƒ�ӂ��܂߂āA���^�{���b�N�V���h���[����얞�ǁA�T���R�y�j�A�얞�ɂ��ĊT������B
1�D ���^�{���b�N�V���h���[���̐f�f
�@�����̐S���ǎ����̊댯���q�E��ӈُ킪�W�ς��S���ǎ����̔��ǃ��X�N�����܂�a�Ԃ��}���`�v�����X�N�nj�Q�ł���A1999 �N�� WHO �����^�{���b�N�V���h���[���ƌĂԂ��Ƃ�����B�킪���ł́A2000 �N�ɓ��{�얞�w���얞�ǂ̊T�O������A2005 �N�Ƀ��^�{���b�N�V���h���[���̐f�f������{���Ȋw� 8 �w��ɂ�鍇���f�f������ψ���ɂ��쐬���ꂽ 1�j�B���^�{���b�N�V���h���[���́A�������b�~�ςɂ���Đ������X�̃��X�N�t�@�N�^�[���ӈُ���A���ʂɂ���ĕ�I�ɉ��P�����A�S���ǎ����̔��ǂ�\�h����Ƃ��������T�O�ł���B
�@�킪���ɂ����ẮA�������b�~�ς̃X�N���[�j���O���ڂł���E�G�X�g���͒���K�{���ڂƂ��A�������A�����ُ�A�������� 3 ���ڂ̂��� 2 ���ڈȏ゠��A���^�{���b�N�V���h���[���Ɛf�f���� 1�j�B2008 �N����A���̐f�f���p���āA���茒�N�f���E����ی��w�������{����Ă���B�킪���̃��^�{���b�N�V���h���[���f�f�ɗp������������b�~�ς̊�́A�`���x���̃E�G�X�g���͒��Œj�� 85cm �ȏ�A���� 90cm �ȏ�ƒ�߂Ă���B����́A�������b�ʐς� 100cm2 �ȏ�Ō��N��Q����ȏ�ۗL���邱�Ƃ���A100cm2 �ɑ�������E�G�X�g���͒����������ݒ肳�ꂽ�B����A���ۓ��A�a�A���ɂ�郁�^�{���b�N�V���h���[���f�f��́A2009 �N�ɃE�G�X�g���͒���K�{���ڂƂ��Ȃ���ɕύX����Ă���B
2�D ���^�{���b�N�V���h���[���ɑ��鐶���K���ւ̉���̌���
�@�É���͓���ی��w���̑Ώێ҂̂����ϋɎx���� 6 �����Ԏ� 3,480 �l�ɂ��āA1 �N��̑̏d�����ƌ��N��Q���ӈُ�̉��P�̊W�����������B1�` 3���̌��ʂł� HbA1c�A�̋@�\�A�����ł͉��P���݂��A3 �` 5���̌��ʂɂ��A����Ɍ����A�������l�A�A�_�l�ɂ����Ă��L�ӂɉ��P�������� 2�j�B�����̌��ʂ���A�얞�ǂɂ����� 3���̑̏d�����ł���I�Ɍ��N��Q���ӈُ�̉��P�������邱�Ƃ����炩�ƂȂ����B
�@����ŕč��ɂ����ẮA���^�{���b�N�V���h���[���� 5,145 �l��ΏۂƂ��������_������r���� Look AHEAD �ɂ����āA�����K������ɂ�錸�ʂɂ��A���҂��ꂽ�S���ǎ������Ǘ}�����ʂ͖��炩�ł͂Ȃ��������A�S���ǃ��X�N����I�ɉ��P���邱�Ƃ�����Ă���B�����J�n�� 1 �N�ȓ��ɑ̏d�� 10���ȏ㌸���������҂ɂ����ẮA�̏d�̕ω��� 2�������ł��������҂ɔ�ׁA�S���ǎ����̔��Ǘ��� 21���Ⴍ�A�ϋɓI�Ȑ����K������ɂ�� 10������啝�Ȍ��ʂ̒B�����A�S���ǎ����C�x���g�̗}���Ɋ֗^����\�����������ꂽ�B
3�D �얞�ǂ̐f�f
�@�얞�ǂ́A�얞�ɔ����X�̌��N��Q���A���ʂ��邱�Ƃɂ���ĉ��P���鎾���T�O�ł���A2000 �N������{�얞�w������B�얞�ǂ́A�얞�ɔ����S���ǎ������܂߂Ă�葽���̌��N��Q��O���ɂ����Ă��邱�Ƃ���A���^�{���b�N�V���h���[�����L���T�O�ƍl������B�얞�̔����Ƃ��āABMI ��p���āABMI �� 25kg/m2 �ȏ��얞�Ƃ���B�얞�Ɣ��肳�ꂽ���̂̂����A�@�얞�ɋN���Ȃ����֘A���A���ʂ�v���錒�N��Q��L������́A�܂��� �A���N��Q���₷�������X�N�얞�Ƃ��āA�E�G�X�g���͒��ɂ��X�N���[�j���O�œ������b�~�ς��^���A���� CT �����ɂ���Ċm��f�f���ꂽ�������b�^�얞�A�̂����ꂩ�̏��������ꍇ�ɁA�킪���ɂ�����얞�ǂƐf�f����B�얞�ɋN���Ȃ����֘A���A���ʂ�v���錒�N��Q�Ƃ��āA�f�f�ɕK�{�Ȃ��̂� 11 �������������� 3�j�B
�@�얞�ǐf�ÃK�C�h���C�� 2016 �ɂ����ẮABMI �� 35 �ȏ�̔얞�����x�얞�Ɣ��肵�A�얞�ɋN�����邢�͊֘A���錒�N��Q�����ꍇ�ɁA���x�얞�ǂƐf�f����B�܂����Îw�j�ɂ����Ă��얞�ǁA���x�얞�ǂŋ�ʂ����Ă���B
4�D �얞����ӈُ�������N�������J�j�Y��
�@���b�g�D�́A�G�l���M�[�̒����ɂł���Ɠ����ɃA�f�B�|�J�C���ƌĂ�鐶�����������傷������呟��ł���B�얞�҂̎��b�g�D�ɂ����ẮA�_���X�g���X�����܂艊�ǐ��T�C�g�J�C�����Y������A�Ɖu�זE�̐Z�����F�߂��A����ӈُ���Ђ��������B�܂��A���b�g�D�ȊO�ɒ~�ς���ُ������b�́A�̑��E���i�ɂ����ăC���X������R���������N�����A�X β �זE�ɂ����ăC���X���������Q�̕a�ԂƊ֘A����B
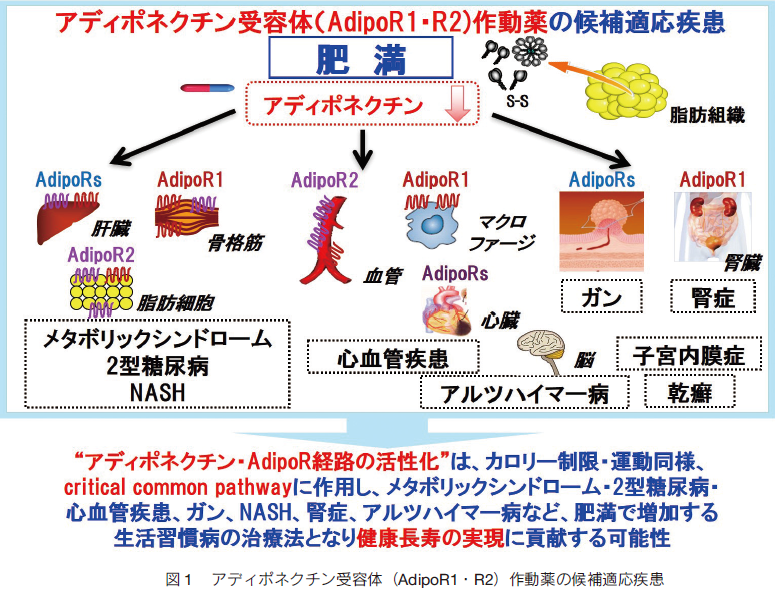
�@���b�זE���番�傳���A�f�B�|�l�N�`���́A�얞�ɂƂ��Ȃ��Y�����ቺ���A����ӈُ�A���ǂ��Ђ������� 4�j�B�A�f�B�|�l�N�`����e�̊������ᕪ�q�������A�f�B�|�����́A�A�f�B�|�l�N�`����e�̂���ă}�E�X�ɂ����ē���ӂ����P���A���������L������B�A�f�B�|�����́A���^�{���b�N�V���h���[���� 2 �^���A�a�A���A�a���t���a�iDKD�j�A����ɐS�؍[�ǂ�]�[�ǁA����Ȃǂɂ����ʂ����҂���A�J����i�߂Ă��� 5�j�i�} 1�j�B
�@�얞�ɂ����āA�����ۂ��ω����āA���ǃo���A�@�\�A���Ǔ�����זE����̃C���N���`�������ς��邱�Ƃ����炩�ƂȂ��Ă��Ă���A�V���ȕa�Ԃ̉𖾂Ǝ��Ö@�̊J�������҂����B�얞����ё�ӎ����ɂ����āA�N���X�e���Z�l���Z�ۂ�r�t�B�Y�X�ۂ�A�b�J�[�}���V�A�ۂ��������A�����ۂ̑��l�����ቺ���Ă��邱�Ƃ�����Ă���B�����ۂɂ��H���@�ۂ���������ĎY�������Z�����b�_���A�G�l���M�[����i�����A�H�~�}���z�������������邱�Ƃ�����Ă��� 6�j�B
�@�����_�o�n�ɂ��H�~�̘��i�Ɨ}���Ɋւ�鐧��ɂ��āA�]����V�n���얞�Ɗ֘A���邱�Ƃ����炩�ƂȂ��Ă��Ă���B�܂������_�o���ӂɊ֘A���鑟��Ȃǂɂ����đ�ӂɏd�v�ȕ��q�̓����ϓ����F�߂��� 7�j�B������ӂɏd�v�ȕ��q�̔������x���̓����ϓ����l�������얞���ɂ����h�{�ێ��^���̐����ւ̎�������ɂ��Č������i��ł���B8 �l�̌����ɂāA�h�{�ێ�̎��Ԃ� 9 ������ߌ� 3 ���܂ł� 6 ���ԂƂ����ꍇ�A�����J�����[��ێ悵�Ă��C���X������R�������P���邱�Ƃ�����Ă���B
5�D �얞�ǂ̑�ӈُ�����P��������@
�@�얞�ǂɑ��āA�H���Ö@�A�^���Ö@����єF�m�s���Ö@�����{����BBMI �� 25kg/m2 �ȏ�A35kg/m2 �����̔얞�ǂɂ����āA1 ���̕W���̏d������ 25 kcal �ȉ���ێ�J�����[�Ƃ��āA3 �` 6 ������ 3���ȏ�̌��ʂ�ڕW�Ƃ��� 3�j�BBMI �� 35kg/m2 �ȏ�̍��x�얞�ǂł́A1 ���̕W���̏d������ 20 �` 25 kcal �ȉ���ێ�J�����[�Ƃ��āA5 �` 10���̌��ʂ�ڕW�Ƃ���B�^���Ö@�́A�S������`�O�ȓI�����̍����ǂȂǂ��l�����āA���]�Ԃ����Ȃǂ̗L�_�f�^���ƃX�N���b�g�Ȃǂ̃��W�X�^���X�^����g�ݍ��킹�Ď��{����B�H�s���ɂ��āA�H�s������\��O���t���̏d���L�ɂ��A�ۑ��F�����H�s�������P���邱�Ƃ��\�ƂȂ�B
6�D ���x�얞�ǂɑ���Ö@�ƊO�Ȏ�p
�@���x�얞�NJ��҂͂킪���� 60 ���l����Ɛ��肳��A���҂̃j�[�Y�ɉ����āA���x�얞�ǂɑ���O�Ȏ�p�����S�ɍs������Â��肪�K�v�ł���B���x�얞�ǂł́A�H���E�^���Ö@�A�F�m�s���Ö@�ɉ����A�Ö@��O�ȗÖ@���I�����ƂȂ�B�Ö@�ɂ��āA�킪���ł̓}�W���h�[�����ABMI �� 35kg/m2 �ȏ�̍��x�얞�ǂɕی��K�p�����邪�A�g�p�� 3 �����܂łɌ����Ă���A�������₤�a�Ȃǂ̕���p�ɏ\���ɒ��ӂ��K�v�ł���B���ۓI�ɂ��L���������������S���������ƍl������얞�ǎ��ÖJ���E�Տ��g�p����Ă���B�킪���ł� GLP-1 ��e�̍쓮��̃����O���`�h�� 1 �� 0.9mg ���ő�p�ʂƂ��ē��A�a�ɓK�p�����邪�A�č��ł� 1 �� 3.0mg �̐��܂��R�얞��Ƃ��ĔF����Ă���B3,731 �l�ւ̓��^�ɂ����āA���� 8���̑̏d�������F�߂�ꂽ���Ƃ�����Ă���B���p�[�[�j�Q��̃Z�`���X�^�b�g�A�H�~�}���̍�p������ 5-HT2c ��e�̍쓮��̃����J�Z�����A�����_�o�h���� phentermine �ƍR�Ă� topiramate �̍��܁A�I�s�I�C�h�j�Q�� naltrexone �ƍR���� bupropion �̍��܂Ȃǂ��č��ɂ����ĔF����Ă���B
�@6 �����ȏ�̓��Ȏ��Âɒ�R���̍��x�얞�ǂɑ���O�Ȏ�p�ɂ��ĕ��o�����X���[�u��ݐ؏��p���ی��K�p�ƂȂ�A�F���Ë@�ւŎ��{�\�ƂȂ��Ă���B���o�����X���[�u��ݐ؏��p�́A���A�a�A�������ǁA�����ُ�ǂȂ�тɕǐ����������ċz�nj�Q�̂����A�����ꂩ�̌��N��Q��L���� BMI �� 35kg/m2 �ȏ�̍��x�얞�ǂɕی��K�p������B���{�̑��{���������ɂ����āA�X���[�u��p��݃o�C�p�X�p�ɂ��A�L�ӂȑ̏d�����Ɠ��A�a�Ȃǂ̑�ӎ��������P���邱�Ƃ�����Ă��� 8�j�B���Ăɂ����āA�X���[�u��ݐ؏��p�A�݃o�C�p�X�p�A�݃o���f�B���O�p�Ȃǂ����{����A�����\�オ���P���邱�Ƃ����炩�ƂȂ��Ă��� 9�j�B���x�얞�ǂɑ���O�Ȏ�p�͓��ȓI���ÂƔ�r���āA�̏d�� 1 �N��ɂ����ėL�ӂɌ��ʂł��Ă���A���X�ɍđ���������̂̑̏d�������ێ��ł��A���A�a�⍂�����ǂ�ό`���G�ߏǂ����P����B�č����A�a�w��� 2017 �N�̃K�C�h���C���ɂ����āA���Đl�� BMI �� 30 �ȏ�A�A�W�A�l�� BMI �� 27.5 �ȏ�̔얞�Ɋ�������������Ă���B
�@���x�얞�ǂɑ���O�Ȏ��Âɂ����āA���ȁA�O�ȁA���_�ȁA�����ȂȂǂ̈�t�ɉ����A�Ō�t��h�{�m�Ȃǃ��f�B�J���X�^�b�t�����������`�[����Â��s���ł���B�p�O�ɍ����ǂ̔c����A�H���Ö@�̃A�h�q�A�����X�Ȃǂ��m�F���A���p���̈��S���m�ۂ���B���x�얞�NJO�Ȏ�p�̏p�O�ȂǑ��₩�Ȍ��ʂ��K�v�ȏꍇ�ɂ́A����G�l���M�[�H����������B�p��̃t�H���[�A�b�v�ɂ����āA�̏d�̌�����H���Ö@�̃A�h�q�A�����X���m�F���A���R����S��r�^�~����J���V�E���Ȃǂ̉h�{�f�ɂ��ĕ�[����B
7�D �얞�ɔ�������ӈُ�ⓜ�A�a�̎���
�@�얞�̓C���X������R������� 2 �^���A�a�ǂ����郊�X�N�ƂȂ�B�얞�́A���A�a�̔��ǂƕa�Ԃ̐i�W�A����ɍ����ǂ̔��ǂƐi�W����������q�ł���B�얞���ϓ��\�ُ�҂ɑ��āA�̏d������ڕW�Ƃ������͂Ȑ����K��������s�����ƂŁA���A�a�̔��ǃ��X�N���ł��邱�Ƃ��A�����̃����_������r�����Ŏ�����Ă���B�܂��A�A�W�A�A�I�Z�A�j�A�� 27 ���̃R�z�[�g�����̃��^�A�i���V�X�ɂ����āABMI �� 2 �ቺ���邱�Ƃɂ�蓜�A�a���ǃ��X�N�� 27���ቺ����ƕ��Ă���B���������ɂ�� 12 �����̋��͂ȐH���Ö@�ɂ�蕽�� 10kg �̑̏d�����ʂ���ƁA46���̏Ǘ�œ��A�a���Ös�v�ɂȂ邱�Ƃ����炩�ƂȂ�A��p�ɂ��Ă���������Ă��� 10�j�B
�@�얞�ɍ������铜�A�a�ɂ��āA������̑I�����d�v�ł���BGLP-1 ��e�̍쓮��́A�H�~�}����p������A�̏d�̒ቺ�����҂ł��A�����X�N���҂ɂ�����S���ǃC�x���g���̗}����p�ɂ��Ă�������BSGLT2 �j�Q��́A�A���r�����i�ɂ�茌���l�����P���邽�߁A�̏d�̌��������҂ł��A�����X�N���҂ɂ�����S�s�S�Ȃǂ̐S���ǃC�x���g�̗}����p��t�ی���ʂɂ��Ė��炩�ƂȂ��Ă��Ă���B
8�D �얞�ǂɊւ���Տ�����
�@���{�얞�w��ɂ����ē�̗Տ��������i�s���Ă���B���^�{���b�N�V���h���[���E�얞�ǂ̕a�Ԃ̉𖾁A���Ö@�̊J���ƂƂ��ɉȊw�I�����̍\�z�����҂����B�얞�ǂɑ�����ʓI�Ȏ��Ð헪�ƌ��N��Q�̉��P�Ɏ����鎡�Ð헪�ƌ��N��Q�̉��P�Ɏ����錸�ʐ��l�ڕW�����o�����߂̉�������i������\�ҁF��t��w��w�@��w�����@�����@����K���Y�搶�j�ɂ����āA�얞�ǂɑ��錸�ʎ��Â�ʂ��āA���N��Q�����P���邽�߂̋�̓I���l�ڕW�����o�����Ƃ�ړI�Ƃ��āAIoT �� ICT �̗L�p���̌����ڎw���Ă���B
�@�d�q�f�Ø^�����^�����W�V�X�e�������p�����얞�ǂɊւ����K�͕�I�f�[�^�x�[�X�����i������\�ҁF�_�ˑ�w��w�@��w�����ȋ����@����搶�j�ɂ����āA�F��얞�ǐ��a�@�̓d�q�J���e�ɔ얞�ǐf�Ï����L�ڂ���e���v���[�g�����A��{�I���A�얞�ǐf�f��ɕK�v�� 11 �̌��N��Q�A���̂ق��̔얞�֘A�̌��N��Q�A���ÂɊւ�����ɂ��đ�K�͂ȃf�[�^�x�[�X���\�z���邱�ƂŁA�얞�ɍ������錒�N��Q�̎��Ԃ̔c���⎡�Ö@�̃G�r�f���X�̑n�o�ɂȂ��邱�Ƃ����҂����B
9�D �l�� 100 �N����ɂ����钙“��”�̏d�v���Ɖh�{�ێ�̍l����
�@65 �Έȏ�ɂȂ�ƃT���R�y�j�A�̃��X�N�����܂邱�Ƃ���A�^���p�N���Ȃ�тɑ��J�����[���X�l�ɉ����āA�K�ɐێ悵����ŁA���W�X�^���X�^����������Ă����K�v������B��d�W�����@�ɂ���Đ��m�ɃG�l���M�[������肳�ꂽ���ʁA�]���l�����Ă��������J�����[�ێ�𑝂₵�������ǂ��P�[�X���������Ƃ����炩�ɂȂ��Ă����B�킪���� 2018 �N�ɒ��E������Љ�ɓ˓��������Ƃ��A�T���R�y�j�A�}���ł���A�N����܂߂��X�l���̖ڕW�̏d�̓������K�v�ƍl������B�T���R�y�j�A�̓t���C���A���e頏ǁA�F�m�ǂȂǂ̃��X�N�����߂�ׁA��ӈُ�݂̂Ȃ炸�A�]�|�h�~�A�Ђ��Ă͐Q������\�h�ɂ��ŏd�v�ƍl������B�l�� 100 �N����ɂ����Ă͒�“��”���d�v�ŁA�T���R�y�j�A�������̕a�ԂƊ֘A���镪�q���J�j�Y���Ƃ��ă}�C�I�J�C���̓�����܂߁A�����̈�ÁE��w�����A����I�ɔ��W���Ă������Ƃ����҂����B
������
�@2015 �N 10 ���ɓ��{�얞�w��ƃA�W�A�E�I�Z�A�j�A�얞�w������J�Â���A�Q�� 11 ���������A���Â��ׂ��얞�Ƃ��Ă̔얞�ǂ��A���ۓI�ȊT�O�Ƃ��Ē��閼�É��錾���̑����ꂽ�B2018 �N 10 ���ɓ��{��w��A���̒��� 23 �w����W�����̈扡�f�I�얞�ǃ��[�L���O�O���[�v�i�t����l���[�L���O�O���[�v���j���ݒu����A���c�̌��ʁA�� 39 ����{�얞�w��ƍ������āu�_�ː錾 2018�v�o���ꂽ�B���{��w��A���ɉ���������Ȍn�w��ɉ����A�O�Ȍn�w��E�����Ȋw��E�Y�w�l�Ȋw��E���`�O�Ȋw��E���_�_�o�n�w��Ȃǂ��A�g���āA�̈扡�f�I�ɔ얞�ǂɑΉ����邱�Ƃ��K�v�ƍl����ꂽ�B�얞�ǂ̎��ÂƂ��ẮA���ʂ��d�v�ł���A�X�l�ɍł��K�������Ö@��I�����邱�Ƃ��]�܂��B�܂��A�X�l�̓w�͂����łȂ����N�I�ȉh�{�ێ悪�I�����₷�����A�^���ɓK�����X�Â���ȂNJ���A�T���R�y�j�A�얞�̉��P�Ɏ��g�ގЉ���߂��Ă���B
| [ ���҃v���t�B�[�� ] | |
| ���� | �R���@�q�� |
|---|---|
| ���� | ������w��w�@��w�n������ ���A�a�E��ӓ��� �� 113-8655 �����s������{�� 7-3-1 Tel�F03 - 5800 - 9587 |
| �o�g�w�Z | ������w��w����w�� |
| �w�� | ���m�i��w�j |
| ��啪�� | ��ӁE�h�{�a�Ԋw |
| ���݂̌����e�[�} | 2 �^���A�a�̈�`���q�̓���A���^�{���b�N�������[�{�ԉ𖾂Ɍ������G�s�Q�m����́A���E������Љ�ɂ����錒�N������J���ւ̒���A2 �^���A�a�̍����Ǘ}���Ɍ��������Ð헪�̊m���A�� |